Maladie ?
Pourquoi l'endométriose existe ?
Localisation de l'endométriose et étendus des lésions
Endométriose - Gêne fonctionnelle Quels signes ?
Les douleursComment faire le diagnostic
La stérilité
Les autres manifestations cliniques
Le traitement
Maladie ?
L'endomètre est la muqueuse qui tapisse la cavité utérine et qui réagit aux hormones au cours du cycle menstruel. En première partie de cycle, les oestrogènes, secrétés par le follicule ovarien, font croître l'endomètre, et, après l'ovulation, la progestérone secrétée par le corps jaune le rend éventuellement apte à la nidation de l'oeuf, et limite la croissance de cette muqueuse avant que la chute brutale de ces deux hormones entraînent l'apparition des règles. Si cet endomètre se trouve en dehors de la cavité utérine, c'est de l'endométriose.

L'endométriose est fréquente, non tumorale, souvent découverte par hasard, et n'est que rarement responsable de manifestations cliniques.
L'endométriose n'est pas une maladie par elle même mais devient une gêne par certaines de ses manifestations.
Pourquoi l'endométriose existe ?
L'endomètre reflue par les trompes au moment des règles vers la cavité abdominale.
Dans certaines circonstances, l'endomètre, habituellement éliminé ou transformé par le péritoine (membrane qui enveloppe tous les organes situés dans l'abdomen, sauf les ovaires) peut s'accrocher à celui-ci et proliférer en surface et en profondeur. L'échec du péritoine à se débarrasser de ces fragments d'endomètre crée l'endométriose.
Localisation de l'endométriose et étendus des lésions
L'endométriose se présente sous la forme de :
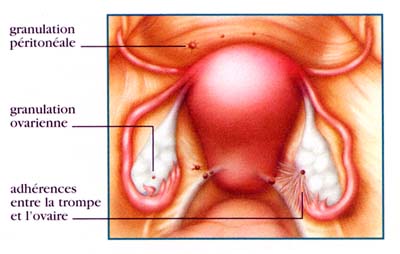
- multiples petites lésions de couleur noire, rouge
- sous un aspect cicatriciel avec des adhérences (membranes réunissant les organes entre eux).
- ou sous d'aspect de kyste
ovarien (endométriome) de taille variabe et contenant un liquide ressemblant au chocolat liquide (en raison de l'accumulation du sang dans la cavité de ce kyste).
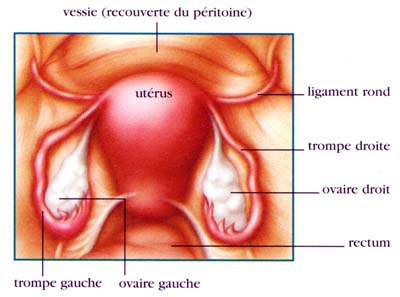
Les localisations les plus fréquentes sont dans le petit bassin : 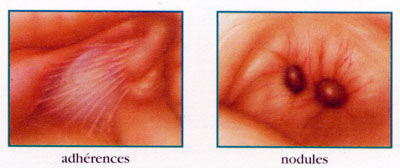
L'étendue des lésions permet de définir des scores de gravité (de 1 à 4).
- sur le péritoine
- sur les ovaires, formant des kystes de taille variable
- sur la paroi des trompes
- entre la vessie et l'utérus
- entre l'utérus et le rectum, pouvant s'insinuer en profondeur pour former des nodules.
- Plus rarement, l'endométriose peut atteindre d'autres organes (le tube digestif, la vessie, la peau, les poumons, etc ... )
Endométriose - Gêne fonctionnelle Quels signes ?
Les douleurs :
Elles peuvent prendre 5 aspectsLe mécanisme expliquant les douleurs est en rapport avec l'existence de l'endométriose péritonéale, qui se met à saigner durant la période des règles et qui se développe en profondeur.
- La dysménorrhée est une douleur survenant pendant et en fin de règles où elle s'aggrave progressivement, mais elle n'est pas spécifique de l'endométriose.
- La dyspareunie est une douleur survenant lors des rapports sexuels, habituellement située au fond du vagin et en arrière, et majorée juste avant les règles.
- Les douleurs chroniques atteignent aussi bien le petit bassin que la cavité abdominale ou la région lombaire. Ces douleurs sont augmentées autour de l'ovulation et avant les règles.
- La défécation douloureuse. En période de règles, le simple fait d'aller à la selle majore les douleurs.
- La dysurie. En période de règles, il devient douloureux d'aller uriner.
La stérilité
L'association endométriose/stérilité est habituellement évoquée sans cependant pouvoir déterminer laquelle est la conséquence de l'autre. Chez les femmes infertiles, on retrouve la présence d'endométriose dans environ 30 % des cas.
Beaucoup de patientes infertiles n'ont aucun signe clinique d'endométriose et c'est la pratique d'une coelioscopie qui fait découvrir la maladie endométriosique.Les autres manifestations cliniques de l'endométriose sont soit l'existence de règles prolongées (ménorragies), soit l'existence d'hématurie (la présence du sang dans les urines provoquée par la localisation d'endométriose dans la vessie ) ou de rectorragies (qui se manifeste par la perte du sang par voie anale et provenant de la localisation d'endométriose dans le tube digestif).
Comment faire le diagnostic
L'examen clinique peut simplement évoquer l'existence d'une endométriose.
L'examen du col de l'utérus par la mise en place d'un spéculum peut retrouver des kystes bleutés et rougeâtres sur le col ou en arrière de celui-ci, dans le cul de sac vaginal postérieur. Dans ces deux situations, il est tout à fait possible de pratiquer des biopsies sous contrôle de la vue.
Le toucher vaginal peut retrouver un utérus en position rétro-versée, c'est-à-dire en arrière et typiquement fixé, c'est à dire impossible à modifier de position avec deux doigts situés en arrière du col. L'examen clinique est habituellement sensible dès que l'on touche le col.
La perception de nodules en arrière de l'utérus fait évoquer une localisation de l'endométriose sur le péritoine en arrière de l'utérus.L'hystérosalpingographie (radiographie de l'utérus et des trompes), pratiquée par un radiologue en première partie de cycle, peut montrer une atteinte des trompes ou un utérus rétroversé (en position très en arrière, vers le rectum).
L'échographie abdominale (avec vessie pleine) et transvaginale (avec vessie vidée) peut retrouver un kyste de l'ovaire (supérieur à 3 centimètres) évocateur de la présence d'endomètre quand de nombreux échos sont présents à l'intérieur du kyste. Il est parfois difficile de le différencier avec des kystes fonctionnels.
Mais seule la coelioscopie (pratiquée au bloc opératoire, sous anesthésie générale, au cours d'une hospitalisation courte de 1 à 2 jours) confirme le diagnostic par la réalisation d'une biopsie, localise l'étendue de la maladie et permet en plus de commencer le traitement par l'ablation et/ou la destruction de l'endométriose.
Cependant les risques d'une coelioscopie, même simplement diagnostique, ne sont pas nuls, car cette intervention chirurgicale, qui se réalise par l'introduction d'une optique par l'ombilic après avoir gonflé l'abdomen par du C02 et l'introduction d'instruments pour opérer au niveau du pubis, peut se compliquer dans 1 à 3 cas pour 1000, de lésions d'organes situés dans l'abdomen.
D'autres examens pourront éventuellement être demandés pour mieux préciser les localisations de l'endométriose : IRM (imagerie par résonance magnétique), échographie endo-rectale.
Le traitementIl a pour but de réduire les symptômes plus que de supprimer la maladie et de diminuer la survenue de récidive ou l'évolution de la maladie.
L'endométriose, malgré un traitement efficace, peut récidiver sous la même forme que celle qui a permis d'en faire le diagnostic ou sous une autre forme, dans 20 % des cas.
Le traitement peut se faire :
- par des médicaments qui arrêtent la stimulation hormonale de l'endomètre,
- par la chirurgie (en particulier lors de la coelioscopie qui a pour but de détruire et de retirer l'endométriose dans toutes ses localisations) en cas d'infertilité
- et souvent par l'association de deux traitements, surtout en cas de douleurs.
Le choix du traitement dépend du désir de grossesse, de l'âge et de la gravité et de l'étendue des lésions.
Le traitement médical est habituellement de 3 mois, conservant ou non des règles, quand il est associé à une chirurgie, parfois de 6 mois.
En cas de stérilité il peut être nécessaire de proposer rapidement une fécondation in vitro dans les stades évolués de la maladie (Stade 4).
|
Liste des termes |
Accueil du livre |
|
|
www.aly-abbara.com
www.avicenne.info
www.mille-et-une-nuits.com
Paris / France